Neue Therapietechnik - Wie smarte Technik Diabetespatient*innen hilft
In Deutschland leiden fast sieben Millionen Menschen an Diabetes. Jährlich kommen etwa eine halbe Million Neuerkrankte hinzu. Die Patient*innen sind mit ihrer Therapie größtenteils auf sich alleine gestellt. Smarte Technik und tragbare Software können sie im Alltag stark unterstützen. Und die Daten der Patient*innen wiederum könnten Forschung und Behandlung in Zukunft verbessern.
Wer unter Diabetes leidet, muss sich ständig um das kümmern, was im Körper gesunder Menschen Zellen durch Insulinausschüttung managen: den Blutzucker. Nicht nur jede Mahlzeit, sondern auch Bewegung oder Stress können den Blutzuckerspiegel verändern. Wie sehr, das müssen Betroffene ständig messen und berechnen, um gegensteuern zu können - sonst droht ein Zuckerschock, Organschäden, schlimmstenfalls der Tod. Alltägliche Gefahren für rund sieben Millionen Diabetespatient*innen.
Im Alltag sind sie meist auf sich allein gestellt mit Messungen, Berechnungen und Maßnahmen zum Gegensteuern. Doch in den letzten Jahren wurden immer mehr smarte Helfer entwickelt, die sie dabei unterstützen - vom digitalen Diabetes-Tagebuch bis hin zu ganzen Managementsystemen, die mit Sensoren automatisch messen und sowohl mit dem Patienten oder der Patientin kommunizieren, als auch mit einer digitalen Insulinpumpe, um z.B. im Notfall automatisch eingreifen zu können.
Hightech: Wenn der Sensor mit dem Handy spricht
Schon seit den 70er Jahren sprechen Forscher*innen über die Entwicklung der "künstlichen Bauchspeicheldrüse", in den 2000er Jahren kamen erste Systeme und Komponenten in die Testphase und teilweise auf den Markt. Hierzulande zugelassen ist beispielsweise das "FGM-System" (kurz für: Flash Glukose Monitoring). Dabei trägt der Patient/die Patientin ständig eine Nadel mit Sensor an der Haut. Dieser Sensor hat etwa den Durchmesser eines Teelichtes, ist dünn wie ein Geldstück, 14 Tage haltbar und bis zu einem Meter wasserdicht. Meist wird der Sensor an Oberarm oder Bauch getragen.
Die Nadel misst den Blutzucker über die Zellflüssigkeit unter der Haut - automatisiert in regelmäßigem Abstand, z.B. alle fünf Minuten. Dank Bluetooth kommen die Messdaten in die dazugehörige App auf das Smartphone. Solche Diabetes-Apps sammeln (auf Wunsch) Daten für den Arzt/die Ärztin, errechnen Tendenzen oder geben Tipps, um den Zuckerwert zu verbessern. Eine enorme Erleichterung.
Zukunft: Vollautomatik oder Hybrid?
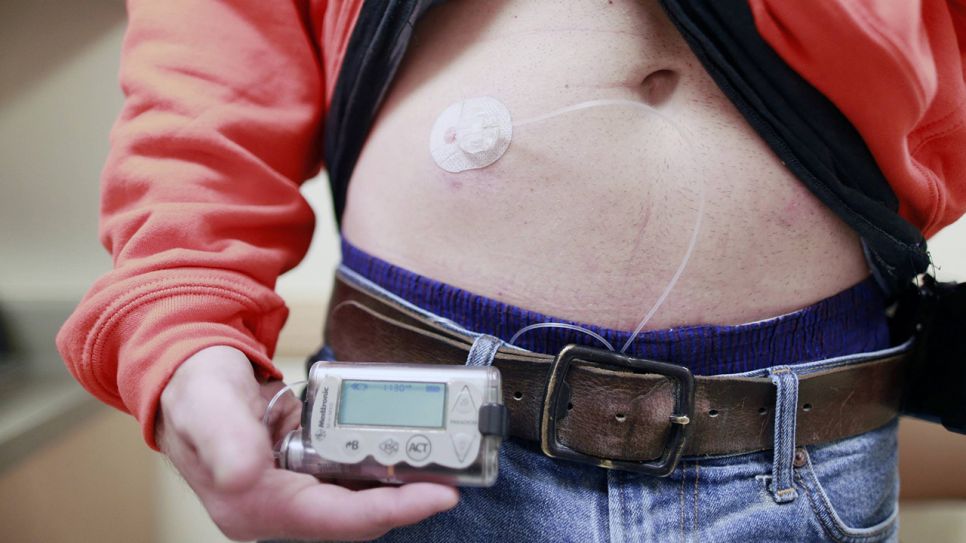
Mittlerweile gibt es in Deutschland außerdem auch Insulinpumpen, die mit Smartphone-Apps kommunizieren können und sich zum Beispiel damit auslösen lassen. Die Insulinpumpen sind kleine Computer, die mit dem für Diabetiker*innen wichtigen Insulin ausgestattet und über einen dünnen Katheter mit dem Patient/der Patientin verbunden sind. Viele Patient*innen und Forscher*inn träumen allerdings von der automatischeren Lösung: einer Vernetzung der Geräte, die zusammen sozusagen die künstliche Bauchspeicheldrüse bilden.
In den USA wurde im Jahr 2016 von der US Food and Drug Administration (FDA) das erste solche System für Typ1-Diabetiker*innen ab 14 Jahren zugelassen: Der Minimed 670G. Hier redet tatsächlich der Sensor mit der Insulinpumpe - anhand der Daten des Sensors ermittelt die Pumpe die richtige Insulindosis. Allerdings ist das System ein sogenanntes Hybrid-System: der Mensch muss im Normalfall noch immer sein OK geben, bevor die Pumpe aktiv wird.
Manche Expert*innen halten das für das Optimum, andere wünschen sich sogar die Vollautomation. Fest steht: Seit 2017 ist besagtes Gerät in den USA auf dem Markt, weitere Geräte sind inzwischen im Zulassungsverfahren in den USA. In Deutschland ist das Gerät bisher nicht zugelassen.
Hilfe durch Apps
Neben den automatischen Systemen bieten hierzulande auch einfache Apps Patient*innen Erleichterungen im Alltag. Von diesen Apps gibt es mittlerweile Tausende - und die Zahl steigt. Aber: Nicht alle Apps taugen als Helfer für den Diabetiker*innen.
Im App-Dschungel kann man sich schnell verlieren und ein bundesweit einheitliches Gütesiegelsystem oder Ahnliches fehlt bisher. Das bemängelt auch die Deutsche Diabetes Gesellschaft. Zusammen mit einigen anderen Verbänden, wie der Deutschen Diabetes Hilfe, hat sie deshalb eine Art Vorstoß gemacht: Das DiaDigital-Siegel, um das sich Hersteller freiwillig bewerben können und für das deren App dann überprüft wird.
Patienten sollten bei der App-Auswahl hierauf achten
- Ist die App speziell für Ihren Diabetestyp gemacht?
- Können Sie alle Medikamente und ihre Dosis bei jeder Messung eintragen?
- Gibt es eine Möglichkeit, Zusatzinformationen zum Thema Sport und Ernährung einzutragen - am besten zusammen mit einer Messung und nicht nur einmal grundsätzlich?
- Können Sie Notizen zu den Werten hinzufügen, z.B. ob Sie krank waren?
- Haben Sie Einstellungsmöglichkeiten für die Messeinheit, die genau Ihr Blutzuckermessgerät benutzt?
- Sind die Funktionen der App leicht verständlich, die Zusammenfassungen übersichtlich?
- Müssen Sie sich registrieren oder können Sie die App auch so benutzen? Kostet die App etwas und sind diese Kosten einmalig?
- Können Sie selber entscheiden, wie Sie die Daten speichern möchten und ob und wie Sie sie z.B. an einen Arzt weitergeben?
Wertvolle Daten für Patient*in und Arzt/Ärztin
Einerseits motiviert die Kontrolle in guten Apps Patient*innen langfristig zu einem gesunden Lebensstil, zum Beispiel Diäten durchzuhalten. Andererseits sind die Kontrolldaten auch für die behandelnden Ärzt*innen von großem Wert: Je genauer die Ärztin oder der Arzt seinen Patient*innen und dessen Krankheit einschätzen kann, desto besser kann er ihn oder sie behandeln, zum Beispiel medikamentös einstellen. Längst schätzen deshalb die meisten Ärzt*innen die Daten, die ihre Patient*innen aus Diabetes-Apps mitbringen.
Beispiel: Der HbA1c-Wert. Das ist ein Langzeitblutzuckerwert, der Auskunft über die letzten acht bis zehn Wochen geben kann und den auch die Ärztin oder der Arzt überprüft. Doch durch die Messungen beim Arzt oder der Ärztin wir nur ein Durchschnittswert ermittelt - und Durchschnittswerte sind anfällig für einzelne extreme Schwankungen. Kurz: Je weniger Messungen gemacht werden, desto weniger aussagekräftig ist der Wert. Deshalb kommt es auf den Patienten oder die Patientin an - seine/ihre häufigen Messungen kann kein Arzt leisten.
Datenfluss von Patient*innen zur Forschung und in die Therapie
Im Leben mit Diabetes bietet Digitalisierung eine große Chance, Lebensqualität für Patient*innen zu verbessern. Das geht langfristig aber nur unter einer Bedingung, sagt der Präsident der Deutschen Diabetes Gesellschaft, Prof. Dirk Müller-Wieland: "Dass diese Daten dann aber auch vernetzbar sind und sowohl für klinische, wie auch persönliche, wie aber auch für Forschungsfragen und auch Versorgungsdaten und auch zur Ausrichtung von gesundheitspolitischen Entscheidungen genutzt werden können. Sie also sinnvoll genutzt werden können hin zum Patienten."
Auf ihrer Jahrespressekonferenz im März 2018 forderte die Deutsche Diabetes Gesellschaft deshalb die Einführung eines nationalen Diabetesregisters, wie man es z.B. aus der Krebsforschung kennt. Darin sollen Daten zu Erkrankung, Verlauf und Behandlung erfasst werden – möglichst auch Daten zum Therapieeinfluss auf die Lebensqualität beispielsweise aus Apps. Ziel ist ein Wettbewerb der besten Therapieformen, was am Ende auch Patient*innen wieder zu Gute kommen würde.